죽음을 앞둔 환자가 무의미한 연명치료를 중단하기로 결정했을 때, 그 시점이 '언제'냐에 따라 생애 마지막 한 달의 의료비가 절반으로 줄어든다는 분석 결과가 나왔다.
이는 환자가 미리 자신의 의사를 밝혀두는 것이 불필요한 고통을 줄이고 경제적 부담도 완화한다는 사실을 통계로 입증한 것이다.
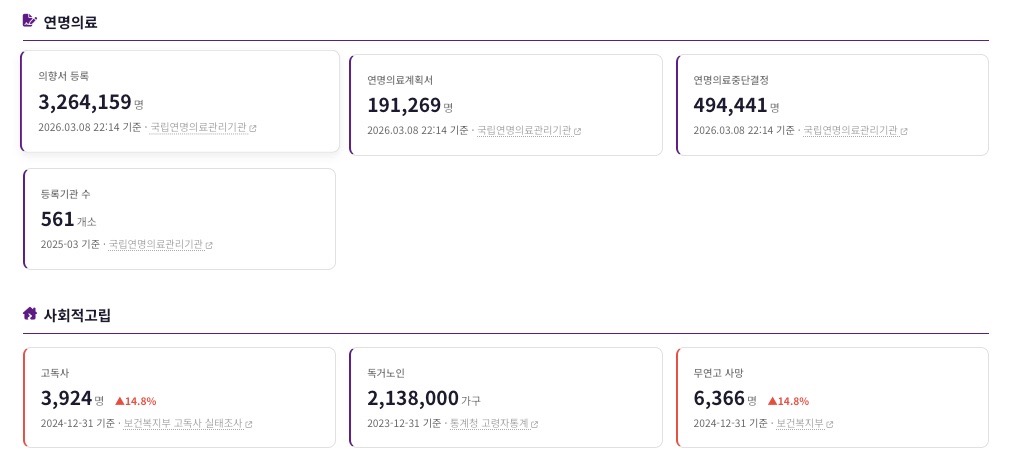
건강보험연구원은 12일 2023년 사망자 약 35만 명의 데이터를 분석한 ‘연명의료결정제도 효과분석 및 개선방안’ 보고서를 통해 이 같은 결과를 발표했다.
◇ 결정의 '골든타임'은 사망 30일 이전
연구의 핵심은 '결정 시기'였다. 연구팀이 사망자들의 생애 마지막 1개월 의료비를 분석한 결과, 사망하기 30일 이전에 연명의료 중단을 이행한 그룹의 의료비는 약 460만 원으로 집계됐다. 이는 같은 조건의 일반 사망자 그룹(약 910만 원) 대비 50% 수준에 불과했다.
반면, 결정이 늦어질수록 비용 절감 효과는 사라지거나 오히려 역전됐다. 사망 전 7일~30일 사이에 중단을 이행한 그룹의 경우 연명의료비가 약 320만 원으로 나타나, 일반 사망군(189만 원)보다 비용이 더 높았다.
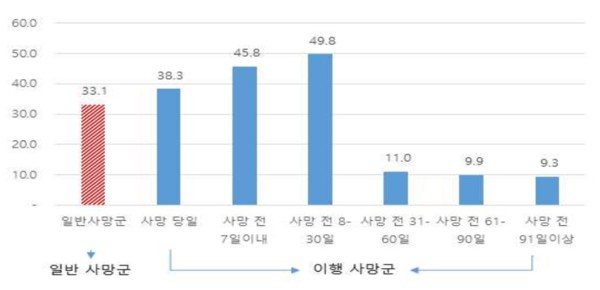
이에 대해 연구팀은 "현재 연명의료를 중단한 사망자의 대부분이 사망 전 1개월 정도에 중단하고, 연명의료계획 작성 이후 일주일 이내에 중단하고 있다"며 "이행 시점 직전에 의료비가 많이 투입되고, 이후에 중단되기 때문에 전체 비용이 높게 나타나는 것"이라고 분석했다. 즉, 임종이 임박해서야 결정을 내리면 이미 고강도 치료비가 발생한 뒤라 실효성이 떨어진다는 의미다.
◇ 환자 스스로 결정할 때 가장 효과적
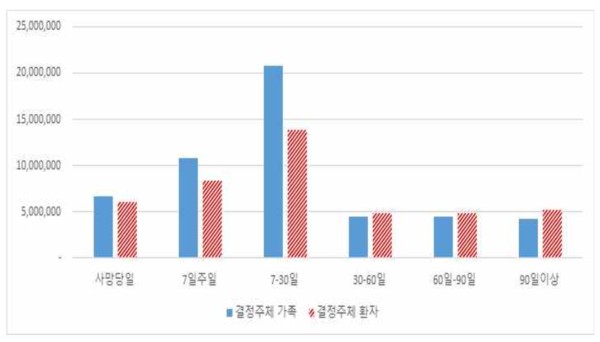
누가 결정했느냐에 따라서도 결과는 달라졌다. 가족이 아닌 환자가 직접 결정했을 때 비용 감소와 무의미한 치료 중단 효과가 가장 뚜렷했다.
분석 결과, 환자가 건강할 때나 의식이 있을 때 ‘사전연명의료의향서’ 등을 통해 직접 의사를 밝히고, 이것이 사망 3개월 이전에 이행된 경우 의료비가 가장 낮게 나타났다. 이는 환자의 뜻이 의료 현장에 조기에 반영될수록, 환자를 힘들게 하는 고강도 의료 행위가 시행되지 않을 확률이 높다는 것을 시사한다.
또한 연명의료결정제도는 단순히 의료비를 줄이는 것을 넘어, 임종의 질을 높이는 데 기여하고 있는 것으로 확인됐다.
연명의료 중단을 선택한 그룹은 일반 사망자에 비해 환자에게 고통을 줄 수 있는 처치가 적었다. 구체적으로 ▲고가의 CT 촬영 ▲고영양 수액제 처방 비율이 낮았으며, ▲중환자실 이용률은 낮은 대신 ▲호스피스 이용률은 높았다. 기계적 연명보다는 편안한 마무리를 선택한 결과다.
◇ '제도 밖의 죽음' 여전... 대학병원 사망 80%는 DNR
그러나 제도의 한계도 드러났다. 연구팀은 많은 환자가 여전히 법적 테두리 밖에서 임종을 맞고 있다고 지적했다.
일부 대학병원급 의료기관 사망자를 분석한 결과, 약 80%가 심폐소생술 금지(DNR) 동의서를 작성하고 사망한 반면, 법적 효력이 있는 연명의료결정계획서를 작성한 환자는 6%였다.
현장에서는 복잡한 법적 절차 대신 관행적인 DNR을 통해 연명의료를 중단하는 사례가 다수 존재한다는 것이다. 보고서는 "향후 진료 현장에서 작성하고 있는 DNR 수요를 연명의료결정제도로 유입할 제도를 검토할 필요가 있다"고 전했다.
'관행적인 DNR'은 의료 현장의 '의학적 판단'이나 '가족의 동의'에 의존하는 경우가 많아, 추후 법적 분쟁이 발생했을 때 환자의 자기결정권이 명확히 입증되지 않거나 법적 효력을 다투는 문제가 발생할 수 있다.
건강보험연구원은 "연명의료 중단 이행 시기에 대한 임상적 판단이나 당사자 간 인식 괴리가 논의를 지연시키고 있다"며 "연명의료결정제도가 사망 임박 시점이 아닌, 생애 말기 동안의 장기적인 사전돌봄계획으로서 역할을 해야 한다"고 강조했다.


![[도서] 아빠, 당신의 죽음을 허락합니다](https://res.cloudinary.com/dxwhzvr6l/image/upload/v1771901695/welldying/uploads/rbnownzjvdqyymsj20xb.jpg)
![[도서] 목회자를 위한 애도상담 가이드북](https://res.cloudinary.com/dxwhzvr6l/image/upload/v1771902365/welldying/uploads/eavdvuwhgytrzknpkm5p.jpg)
![[도서] 어서 오세요, 펫로스 상담실입니다](https://res.cloudinary.com/dxwhzvr6l/image/upload/v1771901117/welldying/uploads/uygr9cazpnpxblql7bnb.jpg)
![[도서] 초콜릿을 참기에는 충분히 오래 살았어](https://res.cloudinary.com/dxwhzvr6l/image/upload/v1771902364/welldying/uploads/myi2ibnugpszxxeyzcrx.jpg)
![[도서] 삶이 의미를 잃기 전에 - 후회 없는 삶과 품위 있는 죽음을 위하여](https://res.cloudinary.com/dxwhzvr6l/image/upload/v1771902209/welldying/uploads/uitcneh7t5nzzg6gh257.jpg)
![[도서] 세상에서 가장 아름다운 이별](https://res.cloudinary.com/dxwhzvr6l/image/upload/v1771901163/welldying/uploads/a3zw5ovfvzejmnc41za8.jpg)
![[도서] 그렇게 죽지 않는다](https://res.cloudinary.com/dxwhzvr6l/image/upload/v1771902282/welldying/uploads/md2hbkd8tpotakvx2pwt.jpg)
![[도서] 단식 존엄사 : 의사 딸이 동행한 엄마의 죽음](https://res.cloudinary.com/dxwhzvr6l/image/upload/v1771902345/welldying/uploads/wfgaw7eeuvnovapanqa0.jpg)
![[도서] 전진상에는 유쾌한 언니들이 산다](https://res.cloudinary.com/dxwhzvr6l/image/upload/v1771901356/welldying/uploads/vnzrheayxh8oh8tbdsgi.jpg)
![[도서] 좋은 이별](https://res.cloudinary.com/dxwhzvr6l/image/upload/v1771901927/welldying/uploads/y2dsv5jviu4s7m6fdjzs.jpg)